目前仍处于流感季,对于出现流感样症状的患儿,我们仍需保持高度警惕。
昨天门诊有两位小朋友反复高热,其中一位在诊所做的甲型流感快速抗原阳性。可就诊前,在家测的结果却是阴性(估计采样不到位)。
另一位小朋友,我在诊所采样,甲/乙流感和腺病毒快速抗原都是阴性。我又给采样做了居家核酸检测,3小时后报告腺病毒阳性。
这个小朋友近期内多次发热,昨天也做了测序,明天出结果(春节期间,测序要2个工作日),届时会验证这次的核酸结果是否准确。
第一位患儿,不同人采样,相继测了两次流感快速抗原,一次阴性,一次阳性。说明采样位置对结果的影响,标准鼻咽拭子阳性率高。
第二位患儿,都是我采的鼻咽拭子。腺病毒快速抗原阴性,腺病毒核酸阳性。这说明不同检测方法在敏感性上的差异,快速抗原检测敏感性较低。
在实际工作中,我们经常可以看到快速抗原检测结果存在不确定性,但因为快速出结果,所以难以割舍。01
抗原弱阳性
工作中,有时遇到的场景会更让人困惑,比如快速抗原呈现隐隐约约的阳性,又该怎么办?
在分享这个案例之前,首先感谢家长的同意。
患儿,3岁1个月,1月24号中午突然发热,妈妈怀疑是流感,当天下午就给孩子服用了奥司他韦。
1月25号仍然反复高热,下午前来就诊,病史如下:

我在诊所给孩子采了鼻咽拭子,做了常见三种病原体快速抗原检测(其实做流感+腺病毒就行;但一次采样,同时做这三种价格会更便宜)。报告如下:

平时,如果快速抗原结果报阴性,我都会亲自看看确认。
这次也不例外,我去检验室,拿起检测板,从多个角度看,感觉甲型流感呈现很弱的阳性反应。
我和检验师沟通了一下,检验师可以按照她的判断标准出阴性报告。而我,要把这个弱阳性结果展示给家长,病历中也如实记录。

我告诉家长,这种疑似阳性的不确定结果,可能是早期服用奥司他韦引起。
因为患儿有流感样症状,所以我建议继续服用奥司他韦,同时测序确定是否流感,再根据测序结果决定吃还是不吃奥司他韦。
家长同意这样的方案。

测序揭晓
1月26号,测序显示样本含高序列数甲型流感病毒。
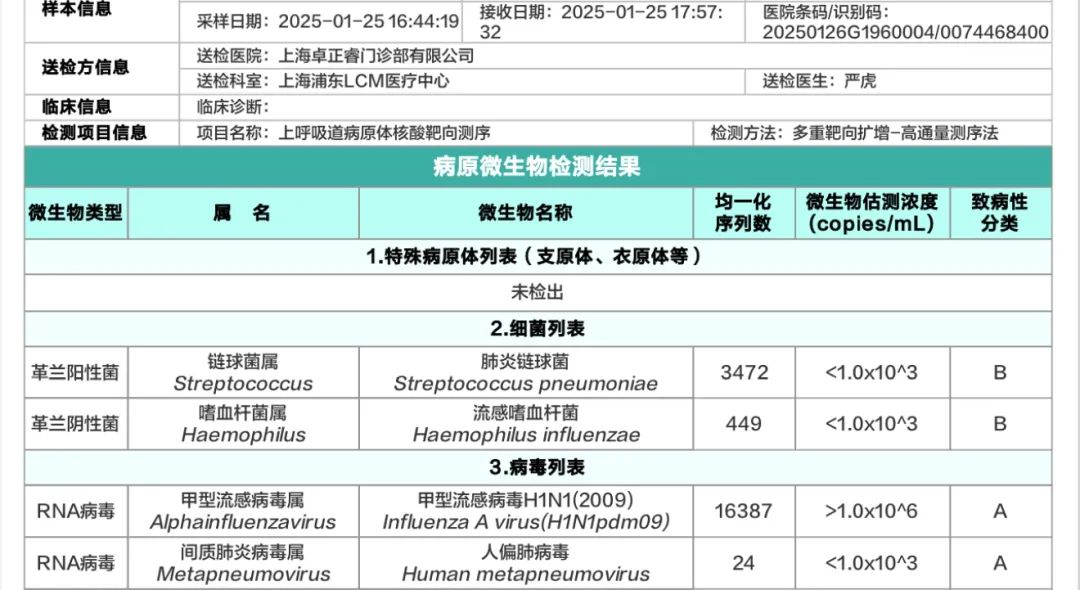
其中的肺炎链球菌、流感嗜血杆菌考虑定植菌,非本次感染的责任病原体;人偏肺病毒是近期感染后的残留。
你看,测序非常敏感,能抓住样本中病原体的痕迹。
结果出后,和家长电话沟通了。孩子体温已经明显下降,状态也好多了。告知确诊甲型流感病毒感染,继续服用奥司他韦,完成总共5天(共计10次)的疗程。
学到什么?
1、抗流感病毒治疗可能影响快速抗原的检测结果
抗微生物治疗后再采样送检,检测结果可能因为抗病原体治疗而不可靠。
本病例中,小朋友早期服用了奥司他韦,显著降低了病毒载量,可能是导致流感快速抗原未呈现典型阳性的原因。
如果1月25号,我仅仅根据化验室流感抗原阴性结果,排除了流感并停用奥司他韦,不就麻烦了吗?
在此顺便强调一下,在检测感染性疾病的病原体时,建议在抗感染治疗前采样。
比如,怀疑泌尿系感染,应先留尿化验,再使用抗生素;怀疑链球菌引起的上呼吸道感染,要先做咽拭子检测,再使用抗生素。
如果提前使用了抗生素或抗病毒治疗,接下来最好要选择高度敏感的检测手段了,否则容易出现假阴性。
2、精准检测的重要性
当快速抗原检测与临床诊断不符时,或者患者已经使用了抗病毒或抗生素治疗,选择受药物影响较小的高敏感性的检测(如,核酸检测,或高通量靶向测序),可避免误诊和误治。
在选择时,也要权衡经济成本与时效性。
3、先检测or先治疗?
抗病毒治疗最好在出现流感样症状的48小时内启动,等待结果再治疗可能错过最佳治疗时机。于是,我们会面临一个选择,是先检测?还是先治疗?
不先检测,怎么知道是流感?
不先治疗,错过最佳时机怎么办?
然而,各地的检测手段不同,想把检测和治疗完美的结合并非易事。
目前,快速抗原检测已经普及,结果可在15分钟之内获取,所以可以先尝试,但采样要到位,选择标准的鼻咽拭子。否则阴性结果不可信。
这个差点被漏诊的流感病例,能让我们学到什么?
观看更多转载,这个差点被漏诊的流感病例,能让我们学到什么?儿科严医生已关注分享点赞在看已同步到看一看写下你的评论
因为快速抗原检测存在一定的假阴性率,所以流感高危人群(儿童/老人/孕妇/部分基础疾病等)出现流感样症状时,即使快速抗原结果为阴性,也应经验性使用抗流感病毒药物,并建议选择更精准的分子生物学检测方法(如核酸或测序)来加以验证,无需等待检测结果后再治疗。
总之,临床判断优先,检测作为辅助。
如有条件,可以选择更精准、但费时的检测方法来确诊,但避免因等待检测结果而延误治疗。
内容来源微信公众号儿科严医生,原标题:《这个差点被漏诊的流感病例,能让我们学到什么?》